牙周病是不是宿命?从一个“Floating Tooth”的病例说起
都说牙周病是个慢性病,可以存在很久不痛不痒。谁能想到,我大年夜看的第二个病人,居然是一位牙周病末期、整个半边脸都肿起来的50多岁软件工程师。
他的诉求是牙痛。半边脸明显肿胀,头也胀得厉害。他说行业被 AI 影响严重,刚刚被裁员,保险也马上要没了。以前工作繁忙,也没大理会过牙。有时候刷牙偶尔出血,他就少刷那一边。口气不太清新,他觉得这是遗传——他父亲也是这样。平时就用点漱口水,嚼嚼口香糖。年纪大了,牙口也不太好,硬的东西有时咬不动。
这次这么严重是第一次。半年前也疼过一次,正赶上年中考核,他就自己吃了点以前剩的抗生素,后来就“好了”。
我拍了 X 光,一看左下两个磨牙,都是传说中的 “Floating tooth”。也就是说,整个牙齿几乎被炎症包围,牙根周围的骨头已经被侵蚀殆尽。左下区域大面积肿胀。他说感觉牙齿好像比以前“长出来”了一点,不敢合嘴,一碰就疼,不碰也疼,想死的心都有。但还不能死,还得给上大学的孩子赚学费,还要努力找工作。一周以后还有个面试,请我一定今天帮他“治好”。
我看着这两颗几乎游动在炎症脓液里的牙,问他:你说的“治好”是指什么?他说:给他补一下,或者来点强力的药,把它治好。
我真是哭笑不得。医生不是上帝啊。就是上帝,也没能让您的牙挺到天荒地老,更何况是医生。这两颗牙,肯定是保不住的。巧妇难为无米之炊,你想让空中楼阁给你提供咀嚼功能,那是绝不能够的。
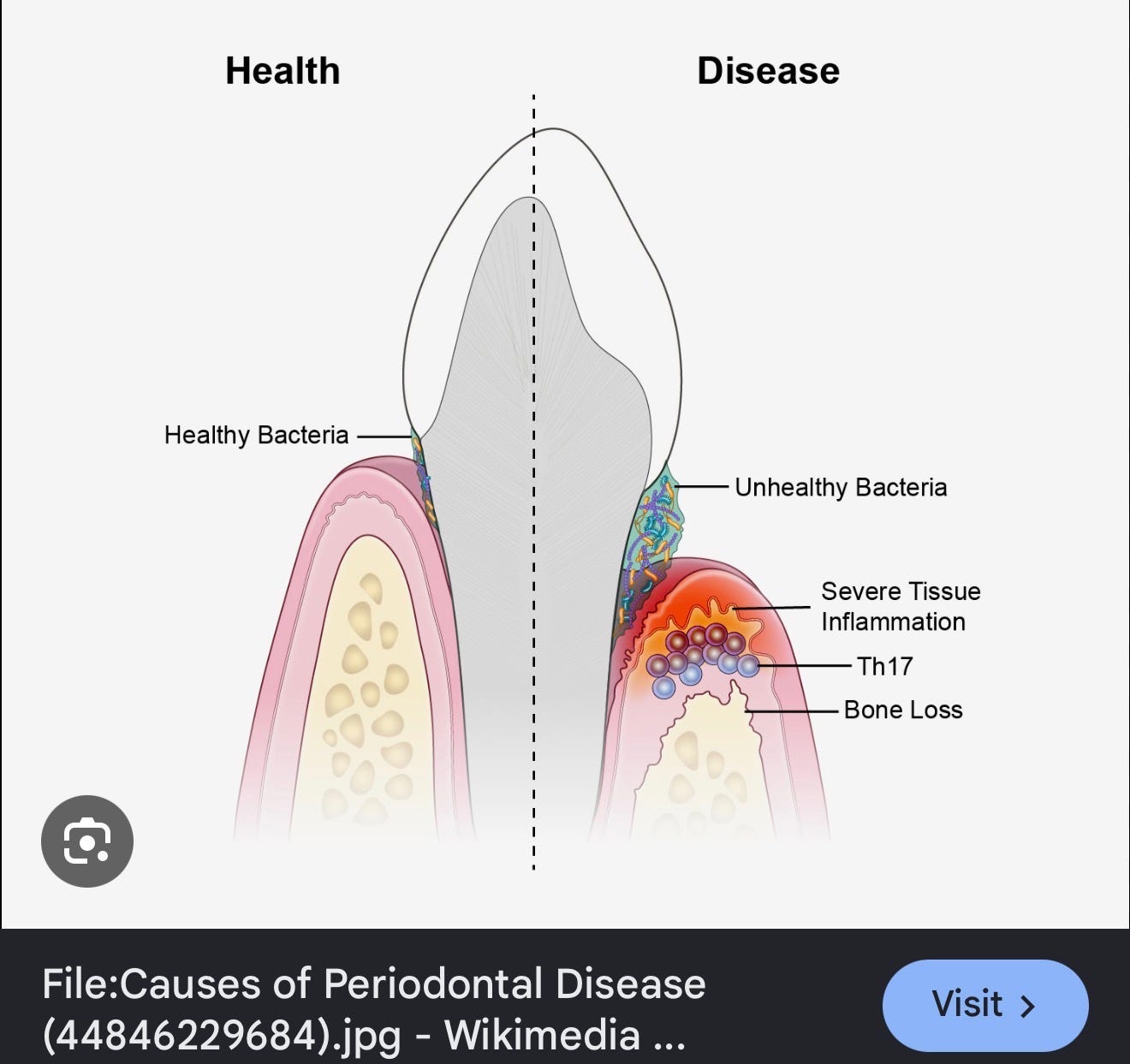
更可惜的是,这两颗牙并没有什么明显龋齿,问题在于大面积牙石附着。虽然这次是局部急性发作,但看其他牙的情况,也大差不差,是一个重度牙周病的整体状态。
我问他上次看牙是什么情况。他说以前在印度看牙,都说他牙很好。来美国后一直打拼,牙也没出过什么大问题。五年前看过一次牙,那个牙医看了他两分钟就走了,然后让他做很贵的深洁牙治疗。他当时没什么症状,觉得自己并不需要。更“可恶”的是,他们不给他做普通、便宜的洗牙。他只做了检查,就再也没回去。
听完这一席话,我真的觉得牙科科普是任重而道远。太多思想误区和错误认知,即使受过高等教育,读了硕士、博士,隔行如隔山,Dental IQ 还是这样低。现实情况,可能比我们以为“大家都该知道的”要差很多。
所以今天我们就来讲讲牙周病吧。
它是不是宿命?
它是不是永远治不好的无底洞?
为什么会得牙周病?
普通人到底该怎么办?
怎么才能避免在大年夜,给医生下达一个根本不可能完成的任务?
牙周病的真正属性是:慢性炎症性疾病,它以口腔厌氧细菌为核心驱动。牙周病的治疗,不是像补牙一样一次就能完成。它和高血压、糖尿病在本质上是一样的——不是靠“神医”,也不是靠“猛药”,而是靠长期、正确、持续的管理。
所以它不是无底洞,而是一个需要你参与行动的保卫战工程。
有人说:“我也刷牙啊,我也不怎么吃甜的,还没蛀牙,怎么就得牙周病了?”
真正的原因有三步:
第一,牙菌斑长期没有被清理干净,刷牙不到位,不用牙线或冲牙器,牙龈边缘线这个主战场长期失守;
第二,牙石一旦形成,牙周病就进入“加速模式”,它是细菌的永久据点,也是炎症的慢燃引线,一旦形成,刷牙已经刷不掉了;
第三,牙周病真正的“杀伤力”,来自时间。日积月累的厌氧细菌侵蚀造成骨头缺损,牙周袋越来越深,又无法自我清理。
如果专业洗牙没有针对牙周病做深层洁治,只洗了牙龈以上,就像隔靴搔痒,牙龈以下的细菌大本营根本不会伤筋动骨,它们继续作威作福,牙周病自然越来越严重。
很多病人会问:不就是洗牙吗?为什么还要分普通洗牙和深层洁牙刮治?
这里面其实差别非常大。
我们平时说的“普通洗牙”,医学上叫洁治,主要清理的是牙龈以上能看到、能摸到的牙石和菌斑。它的目的,是预防,是给健康或接近健康的牙周环境做日常维护。对没有明显牙周袋、骨吸收不明显的人来说,普通洗牙是足够的,也是应该定期做的。
但一旦发展到牙周病,问题的主战场就已经下移到了牙龈下面。细菌躲在牙周袋里,附着在牙根表面,普通洗牙根本够不到,也清理不到。这个时候,如果还只是反复做牙龈以上的洗牙,就像只擦桌面、不管桌子底下的垃圾,看起来干净了,问题其实还在。
深层洁牙刮治,针对的正是这些牙龈以下的感染源。它的目的不是“洗得更白”,而是把牙根表面的牙石、菌斑和炎症组织清理干净,让牙龈有机会重新贴附,控制炎症继续向下发展。这是一个治疗性操作,而不是单纯的保养。
很多病人会觉得:“我又不疼,为什么不能先做普通洗牙?” 但对已经形成牙周袋、出现骨吸收的人来说,不做深层洁治,牙周病是不会因为普通洗牙而好转的。表面看着干净,下面的细菌大本营却依然存在,炎症还在继续。
这也是为什么有些病人觉得:“我明明也一直洗牙,牙周病怎么还在进展?” 问题不在于你有没有洗牙,而在于洗的是不是该洗的地方。
当然,深层洁牙刮治也不是“一劳永逸”。它的效果,取决于后续的口腔卫生维护和定期复查。如果治疗后不配合清洁、不维护,炎症还是可能复发。牙周病的管理,从来不是一次性的。
为啥自身免疫力不能自救呢?其实牙周病的发病机理,本身就有自身免疫力参与的重大原因。
打个比方,身体的抗炎反应在牙周组织里,更像是一场势均力敌的战争。身体的白细胞、巨噬细胞、各种炎症因子和抗体,都在努力想把炎症包裹起来、消灭掉。这个战场,就发生在骨头和细菌接触的边缘。
但问题在于,身体的这些举措往往是伤敌一千,自损八百。牙石本质上是钙化的细菌军团,身体免疫力达不到对这些细菌的全面包围。整个战场反复征战,民不聊生。结果是,在吞噬表面细菌的同时,也间接造成了感染区域骨壁细胞的破坏。骨头的支撑越来越差,细菌反而越钻越深。这个发病机理过程叫做Host-mediated tissue destruction(宿主介导的组织破坏)。
那为什么牙周病能“拖这么久都没事”呢?
答案是:牙槽骨里感知疼痛的神经末梢本来就很少,所以牙周病在早期、中期,甚至不少晚期阶段,都不太疼。
最初给你的信号,可能只是刷牙出血、口气不好,接着出现牙龈有点红肿,牙缝慢慢变大,甚至牙齿逐年移位。这其实和身体很多慢性问题很像。高血脂、高血压,也可以在身体里存在很久,如果不定期体检,根本发现不了。可要是等到出现血管堵塞、心绞痛的症状,再治疗,是不是就太晚了一点?
内科医生看了血检报告,就可以诊断高血脂并开始治疗;同理,牙医通过牙科 X 光结合口内检查,也可以诊断牙周病,并建议进行深层洁牙、刮治,必要时配合激光等治疗。
如果在发病早期就开始治疗,牙槽骨还在相对不错的位置,牙齿还没有明显松动,炎症在患者积极配合下,是可以得到很好控制的。通过深层清洁和定期维护,就不会积重难返、愈演愈烈。
但现实中,如果牙医没有和病人讲清楚牙周病的重要性,只是花两分钟检查,没有足够的口腔卫生宣教,病人往往难以理解。就像这位患者经历的一样,牙医看了片子,一眼知道是牙周病,就下达了治疗计划。可病人因为不理解、不信任,没有真正听进去,接受治疗。
一个人的认知,往往决定了这个人的命运。如果没有认识到治疗的必要性和重要性,患者在做决定时,很容易掺杂大量其它因素,比如说工作繁忙和价钱因素。再加上美国的牙科保险系统对牙科并不友好,更加剧了这种情况。
如果像医疗保险那样,大家只付少量固定挂号费,其它由保险承担,医生和病患之间的关系也许会好很多,整体的牙科预防和治疗情况也会好很多。但现实是,牙科保险更像是预付金额存储,一年只付到一定额度,其它都需要自费。这大大影响了病人接受治疗的速度和效率。
于是,很多人在“既有要补的牙,又有要治的牙周病”之间,往往会先选择补牙,而无限期延迟、甚至拒绝医生建议的深层洁牙。很可惜,牙医也只能治疗愿意接受治疗的人。
当骨吸收超过根长一半,冠根比例大于 1 时,牙齿的支撑明显受损,就会出现明显松动、反复红肿,甚至像这位患者一样,发展成严重的根尖脓肿,严重影响生活质量。这时候,往往已经没有太多选择,只能拔牙、植骨、换成种植,及时止损,防止炎症继续扩散。
从医生的角度来说,病情越严重,患者反而越容易接受治疗。因为事实胜于雄辩,患者自己已经意识到“这病非治不可”。而在早期阶段,医生的建议却常常因为各种原因被忽视、被拒绝。
严格来说,牙周病本身不是遗传病, 不是宿命。真正“遗传”的,是每个人对炎症的反应方式,是免疫系统的敏感度、牙周组织的易感性,而不是牙周病这个结果本身。家族的生存环境也和细菌菌群种类有关。
同样的口腔细菌,有些人反应轻,有些人反应重;有些人牙石多、炎症发展快,有些人相对慢一点。这和基因有关。但如果没有牙菌斑、牙石这些外因,单靠遗传,并不会凭空长出牙周病。不同细菌种类致病力也不同,有些细菌在同样微环境里造成的破坏更大。
换句话说,遗传决定的是“容易不容易”,不是“会不会”。生活环境、习惯、口腔清洁、是否定期检查和及时治疗,才是真正决定牙周病走向的关键因素。
有遗传倾向的人,更不能像这位患者一样,因为父亲这样、自己这样,就觉得是正常的,而是应该比别人更加努力地和牙周病作斗争。
我愿意花时间和病人讲这些发病机理,也是希望大家能够防微杜渐,多做预防,治疗小病,别舍不得花小钱,等到以后却不得不花大钱。身体健康,本来就应该排在第一位。
很多人心里都有一个下意识的偏见:牙科是可有可无的,是美容,“牙是牙,身体是身体”。可问题是——牙龈下面不是空气,是血管。牙周病,本质上是一个长期存在的、开放性的细菌炎症源。
每天刷牙、咀嚼,甚至睡觉时,细菌和炎症介质都有可能进入血液循环。这不是耸人听闻,而是医学共识。研究表明,牙周病和系统疾病关联密切。慢性牙周炎患者,冠心病、动脉粥样硬化、中风的风险都会显著升高。这不是因为牙“影响心”,而是长期炎症状态会加速血管损伤。你口腔里的炎症,身体并不会假装没看见。
牙周病和糖尿病还是一个双向关联。糖尿病患者更容易患牙周病;。反过来,牙周病这个长期炎症源的存在,也会让血糖更加难以控制。研究显示,控制牙周炎,本身就有助于改善血糖水平。很多人拼命控糖、吃药、打针,却放任口腔里一个持续释放炎症因子的“火源”,得不偿失啊!
除此之外,牙周炎还和女性早产、妊娠并发症相关;在老年人中,牙周致病菌可以被吸入肺部,加重慢性呼吸系统疾病。慢性牙周炎作为一种全身低度慢性炎症状态,也和神经退行性疾病风险有关。
牙周炎不像心梗那样突然,不像中风那样吓人,也不像肿瘤那样被反复宣传。它更像一个一直没关的阀门,一点点消耗你。你以为牙龈只是个小问题,扛一下就过去了,其实你扛的是长期炎症,是免疫系统的持续负担,是身体修复能力的慢慢透支。
牙周病也许不会让你“马上出事”,但它和全身其他系统的关联,会让你在别的地方更容易出事。
牙周病不是宿命,但它是一种需要你认真对待的慢性病。早点管理,你保住的不只是牙,还有你整体的健康状态。